Cirrosis hepática
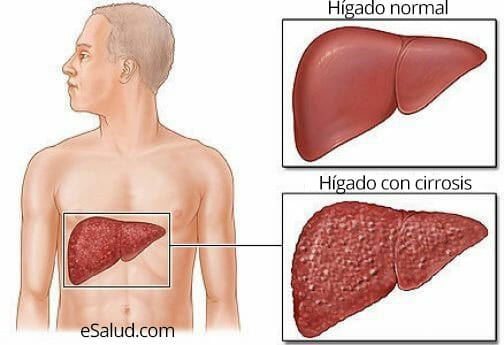
La cirrosis es una enfermedad crónica, difusa e irreversible del hígado, que se caracteriza por la existencia de zonas de fibrosis, es decir, de áreas en las que aparece proliferación de tejido fibroso, junto con zonas de nódulos, compuestas por células hepáticas que se han regenerado, pero que quedan aisladas por las áreas de fibrosis y, por lo tanto, ven alterada su función. La mera existencia de fibrosis hepática no implica que podamos diagnosticarlo de cirrosis, puesto que aquella aparece también en otras enfermedades del hígado.
El pronóstico de la enfermedad es grave, pues significa el estadio final de la patología que lo produce. Los pacientes pueden fallecer por hemorragia digestiva, insuficiencia hepática, cáncer de hígado o infecciones.
Causas de la cirrosis hepática
La cirrosis hepática puede ser provocada por múltiples causas. Las más frecuentes en España son el alcohol, el virus de la hepatitis B y el virus de la hepatitis C.
Alcohol: es la causa más frecuente en España, llegando a provocar hasta el 60% de las cirrosis. Se calcula que para que se desarrolle es necesario un consumo excesivo de alcohol durante al menos diez años, sin embargo, no todos los alcohólicos la padecen.
Virus de la hepatitis B: se puede transmitir por contacto sexual, sanguíneo o de madre a hijo durante el embarazo.
Virus de la hepatitis C: se transmite exclusivamente vía sanguínea.
Cirrosis biliar primaria: es una enfermedad crónica del hígado, cuyo causante es probablemente una alteración inmunológica.
Cirrosis biliar secundaria: puede provocarse por cualquier proceso que produzca una obstrucción de los conductos hepáticos, como por ejemplo: litiasis biliar prolongada.
Obstrucción del drenaje venoso del hígado, como ocurre en la insuficiencia cardíaca congestiva.
Fármacos, por ejemplo el metotrexate, que se utiliza para el tratamiento de ciertos tipos de cáncer.
Cirrosis criptogenética: es aquella cuya causa es desconocida, lo cual ocurre en el 30-40% de las ocasiones.
El proceso por el cual se desarrolla una cirrosis varía en función de la causa que la desencadena. Sin embargo, una vez que se produce, las consecuencias en el organismo suelen ser similares.
El proceso por el que el alcohol desencadena cirrosis es desconocido, aunque se cree que se debe a sucesivos brotes de hepatitis aguda o a una estimulación directa de la producción de fibras por el alcohol. En el caso de la cirrosis biliar primaria, es una respuesta inmunológica anómala la que destruye los conductos biliares.
Las consecuencias de la cirrosis se desprenden de la deficiente función hepática que esta patología conlleva. Por una parte se produce una disminución de la síntesis de proteínas, sobre todo de albúmina, lo que supone un aumento de la presión oncótica del plasma, provocando retención de líquidos y ascitis.
La alteración de la síntesis de factores de la coagulación, conlleva a la aparición de hemorragias, sobre todo digestivas.
Debido a la destrucción de células hepáticas, se eleva la concentración en sangre de ciertas enzimas que se hallan en el interior del hepatocito, como son las transaminasas.
Debido al déficit de ácido fólico se produce alteración en la síntesis de glóbulos rojos, que aparecen de tamaño más grande de lo normal, dando lugar a anemia.
¿Qué síntomas aparecen?
En muchas ocasiones la cirrosis hepática no produce ningún síntoma, descubriéndose de forma casual al realizar una analítica o al palpar el médico un hígado más grande de lo normal. Otras veces se desarrollan alteraciones muy características, denominadas estigmas hepáticos, de las cuales podemos destacar:
- Arañas vasculares, que son lesiones en las que aparece una arteriola central, pulsátiles, de las que emergen vasos en forma de patas de araña.
- Eritema palmar, que consiste en el enrojecimiento de las palmas de las manos.
- Alteraciones de las uñas, que aparecen frágiles y opacas.
- Aumento del tamaño del hígado y del bazo, que se perciben al explorar el abdomen. A la palpación, el hígado aparece como una masa irregular e indolora.
- Ginecomastia, que consiste en el aumento del tamaño de las mamas en los hombres.
- Ictericia, que consiste en la coloración amarilla de la piel y mucosas provocada por un exceso de bilirrubina circulante en sangre, que a su vez se debe a la destrucción de glóbulos rojos por tóxicos como el alcohol, o por obstrucción del flujo biliar.
- Ascitis o acúmulo de líquido libre en la cavidad abdominal.
- Encefalopatía hepática, que se caracteriza por la aparición de alteraciones neurológicas, debidas al acúmulo de sustancias tóxicas que no han podido ser metabolizadas por el hígado.
Diagnóstico de la cirrosis
Para orientar el diagnóstico es necesario realizar una buena exploración física, de forma que podamos encontrar algún estigma hepático. Las pruebas diagnósticas que más nos pueden ayudar al diagnóstico de cirrosis hepática son: la gammagrafía hepática con tecnecio 99, la ecografía abdominal y la biopsia hepática .
En la gammagrafía hepática con tecnecio 99 se puede apreciar que la captación del isótopo por el hígado es irregular.
La ecografía permite observar el aumento de tamaño del hígado y del bazo, así como la presencia de ascitis.
La biopsia hepática nos establece con seguridad el diagnóstico, al observar zonas de fibrosis junto con nódulos de regeneración.
También sería conveniente la realización de una fibrogastroscopia, para detectar la existencia de varices esofágicas.
Tratamiento de la cirrosis hepática
En cuanto a las medidas generales que se deben tomar hay que desterrar ciertos tabúes. Por una parte, la dieta no debe prohibir la ingesta de ningún tipo de alimento, si bien debe ser equilibrada y eliminar la ingesta de alcohol. Por otra, no se debe guardar reposo en cama, recomendándose, por el contrario, la realización de actividad moderada. Sí debe ser prohibida la administración de ciertos fármacos, como la aspirina, por su peligro para producir hemorragias, o los barbitúricos, que pueden desencadenar encefalopatía hepática.
La sensación de cansancio y la anorexia se pueden combatir con pequeñas dosis de anabolizantes.
La hepatitis crónica autoinmune se puede beneficiar del tratamiento con corticoides y azatioprina, que son fármacos que inhiben el sistema inmunológico.
El último recurso sería la realización de trasplante hepático. Éste estaría indicado en caso de encefalopatía hepática, ascitis intensa, insuficiencia renal, hemorragia digestiva por varices esofágicas que no cede al tratamiento o infecciones bacterianas graves.
Se debe acudir al médico antes de que aparezcan las primeras manifestaciones de cirrosis, pues, como ya se ha descrito, esta afección es el estadio final de diversas patologías hepáticas; las cuales, en un principio, pueden manifestarse como dolor abdominal de unos días de evolución, ictericia, fiebre, sensación de cansancio, falta de apetito, etcétera.
¿Cómo evitarla?
La cirrosis hepática provocada por tóxicos como el alcohol, se puede prevenir fácilmente realizando un consumo moderado del mismo.
En caso de utilizar fármacos potencialmente tóxicos para el hígado se recomienda la realización de análisis, para la detección de enzimas hepáticas y de ecografías abdominales, con el fin de detectar de forma precoz la lesión del hígado.
Para la prevención de hepatitis B y C se debe evitar compartir objetos punzantes y, en el caso de la hepatitis B, evitar el contagio por vía sexual, mediante el uso de preservativos en caso de relaciones sexuales de riesgo.

También te podría interesar...