Placenta previa

Se conoce con el nombre de placenta previa la inserción total o parcial de la placenta en el segmento inferior del útero, de forma que puede ocluir el orificio cervical. Su frecuencia es de aproximadamente una de cada 200 partos.
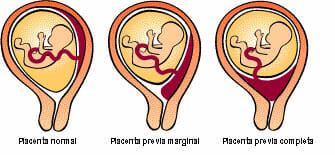
Según la relación que exista entre el borde inferior de la placenta y el orificio interno del cuello uterino (considerando el cuello uterino sin dilatar, es decir, antes del comienzo del parto), se clasifica en:
- Placenta lateral o inserción baja: cuando el borde inferior de la placenta no llega al orificio cervical uterino y está separado de éste por menos de 10 cm.
- Placenta marginal: cuando el borde de la placenta contacta con el orificio interno, pero no lo rebasa.
- Placenta oclusiva: cuando la placenta ocluye parcial o totalmente el orificio cervical interno. En el primer caso se denomina placenta oclusiva parcial, y en el segundo, placenta oclusiva total.
Durante el parto, como consecuencia de la dilatación cervical, las relaciones entre la placenta y el cuello uterino pueden cambiar, pudiendo pasar de una variedad a otra.
¿Por qué se produce?
La causa específica no es del todo conocida, pero si se conocen una serie de factores que favorecen su aparición. Entre estos factores encontramos:
- la multiparidad, que es uno de los factores más importantes (llegando a aparecer en el 80% de las mujeres multíparas)
- las cicatrices uterinas (debidas a operaciones anteriores como cesáreas o miomectomías)
- los abortos de repetición
- los miomas uterinos
- las sinequias uterinas
- la endometriosis
Últimamente se ha comprobado que hay mayor frecuencia de placenta previa en las mujeres fumadoras.
Debido a los factores que hemos citado antes, en la superficie del útero existen zonas alteradas que dan lugar a que, primero, la placenta no pueda implantarse en ellas, por lo que se situará en una zona más baja de lo normal y; segundo, estas zonas impiden la nutrición adecuada del feto, por lo que la placenta crecerá más de lo normal, situándose más cerca del orificio cervical .
Síntomas de la placenta previa
El síntoma fundamental y más importante de la placenta previa es la hemorragia vaginal, que suele aparecer en el 7º-8º mes de embarazo, de tal modo que se dice, que "toda hemorragia vaginal del tercer trimestre del embarazo es una placenta previa mientras no se demuestre lo contrario".
Esta hemorragia aparece de forma brusca e inesperada, sin acompañarse de ningún tipo de dolor; es líquida, roja y no muy abundante; tiene tendencia a ceder espontáneamente, pero suele repetirse aumentando la intensidad de la hemorragia y disminuyendo el intervalo de tiempo en el que aparece.
¿Cómo se diagnostica?
Como ya hemos dicho antes, se debe sospechar una placenta previa ante cualquier hemorragia vaginal, durante el tercer trimestre de embarazo. También nos hará sospechar esta patología la existencia de alteraciones de la posición fetal (por ejemplo: situación transversa, oblicua, de nalgas).
Ante la sospecha de una placenta previa no debe hacerse nunca un tacto vaginal, ya que existe el riesgo de provocar una hemorragia muy intensa o de agravar una hemorragia ya existente, por lo que el diagnóstico se confirmará mediante la realización de una ecografía, que es la técnica de elección para estos casos.
En la ecografía se puede observar la posición de la placenta dentro del útero, determinar si se localiza en su segmento inferior, y la relación que tiene con el orificio cervical .
Tratamiento de la placenta previa
El tratamiento de la placenta previa queda reducido a dos posibilidades:
- la vía abdominal mediante una cesárea, cuyo objetivo es cohibir la hemorragia por vaciamiento rápido del útero.
- la vía vaginal mediante amniorrexis artificial, cuyo objetivo es tratar de cohibir la hemorragia por descenso de la cabeza fetal, comprimiendo así la placenta contra la pared del útero.
Conducta durante el embarazo
Hay que ingresar a la paciente en el hospital ante la primera hemorragia.
Si la hemorragia es masiva y persistente, está indicado hacer una cesárea urgente.
En los demás casos las medidas serán las siguientes:
- Reposo en cama y administración de sedantes del miometrio.
- Valoración de la pérdida sanguínea y eventual reposición de las pérdidas, mediante transfusión.
- Constatación de la vitalidad y estado fetal.
- No practicar tactos vaginales.
- Localización de la placenta por ecografía.
- Antes de la semana 34 de embarazo, habrá que tener una conducta expectante, y únicamente está indicada la administración de corticoides para acelerar la madurez fetal. Sólo estará indicada la cesárea en caso de hemorragias graves y persistentes.
- A partir de la semana 37 de embarazo, está indicada la cesárea ante cualquier hemorragia, ya que se considera que el feto ha alcanzado una madurez suficiente para sobrevivir fuera del útero.
- Entre las semanas 34 y 37, hay que analizar individualmente cada caso, valorando la madurez fetal, la intensidad de la hemorragia, el tipo de placenta previa y la posible alteración de la posición fetal.
Conducta durante el parto
Está indicado realizar una cesárea en los siguientes casos: placenta previa oclusiva, intensa hemorragia de comienzo, pacientes con mal estado general, alteraciones de la posición fetal, asociadas; y cuando la mujer es de edad avanzada y éste es su primer parto, o si ha sido sometida a tratamiento por esterilidad. En los demás casos se procederá a la amniorrexis. Si la hemorragia se cohibe, el parto debe dejarse evolucionar por sus vías naturales; en el resto de los casos, debe resolverse el caso por cesárea.
¿Cómo puedo evitarla?
De todos los factores que pueden influir en la aparición de una placenta previa, el único que puede evitarse es el hábito de fumar.
En los demás casos, habrá que llevar un buen control del embarazo con su ginecólogo, sobre todo, si se presentan algunos de los factores que pueden dar lugar a esta patología.
Toda mujer embarazada debe acudir a su ginecólogo ante la aparición de cualquier hemorragia vaginal durante el embarazo, para que pueda ser valorada por el médico.

También te podría interesar...