Queratitis
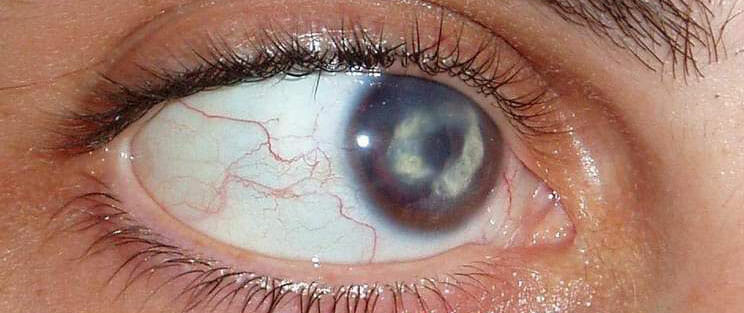
La queratitis es una reacción inflamatoria del epitelio corneal.
La córnea constituye la parte más anterior de la cubierta externa ocular, y tiene forma de casquete esférico. Está constituída por cinco capas, de las cuales el epitelio es la más superficial, y el estroma la más gruesa, formando el 90% de la misma. Esta zona del ojo no posee vasos, por tanto, debe nutrirse a partir de los vasos situados en el limbo esclerocorneal, del humor acuoso y de la película lagrimal que recubre la superficie externa de la córnea. Las fibras nerviosas que facilitan las sensaciones de dolor y de frío, también proceden del limbo. Las funciones principales de la córnea son servir de cubierta al ojo y actuar como lente. Por tanto, cualquier irregularidad en su superficie supondrá la alteración de la capacidad visual.
Causas de la queratitis
Las causas que pueden llegar a producir una queratitis son múltiples, siendo las más frecuentes las siguientes:
- Las infecciones, ya sean producidas por virus, bacterias u hongos. Dentro de los virus cobra especial importancia las producidas por los virus herpes simple o por el herpes zoster, debido a las complicaciones que pueden aparecer si no se tratan correctamente.
- Agentes físicos, como la exposición prolongada a rayos ultravioletas, ya sean procedentes del sol o de lámparas artificiales; o el abuso de lentes de contacto.
Fármacos, como el arabinósido de adenosina. - Alérgenos, como los ácaros presentes en el polvo o las gramíneas.
- Alteraciones en las características de la lágrima, que daría lugar a una queratoconjuntivitis seca. Dichas alteraciones pueden ser por déficit de volumen de lágrima o por alteraciones de composición de la misma.
Como es de suponer, la patogenia varía en función de la etología. Sin embargo, en la mayoría de las ocasiones, las alteraciones inflamatorias que se producen dañan el epitelio corneal, produciendo erosión del mismo, como ocurre en la queratitis punteada superficial. Si esto no se trata a tiempo, puede afectarse, no sólo el epitelio, sino también el estroma subyacente, dando lugar a la aparición de úlceras.
En la evolución natural de las úlceras corneales se distinguen tres estadios: fase de infiltración, fase de curación y fase de cicatrización.
- Durante la fase de infiltración los leucocitos penetran en la córnea, y aparece edema, lo que favorece la necrosis del tejido corneal. Si se destruye todo el grosor de ésta, aparecerá lo que se denomina una perforación corneal. Dicha perforación puede suponer una mejoría clínica, probablemente por la llegada de elementos defensivos procedentes del humor acuoso. Sin embargo, en la mayoría de los casos, dará lugar a múltiples complicaciones, como la aparición de una fístula externa que permita la salida del humor acuoso y la aparición de infección intraocular; el desarrollo de cataratas o de sinequias.
- La fase de curación puede producirse, bien porque aumente las defensas del huésped o porque el proceso destructivo corneal cese.
- Finalmente se produce el período de cicatrización, en el que no sólo aparece un nuevo epitelio, sino también el remplazo de tejido necrótico por tejido colágeno, el cual no es transparente, alterándose por tanto la calidad de la visión.
Síntomas
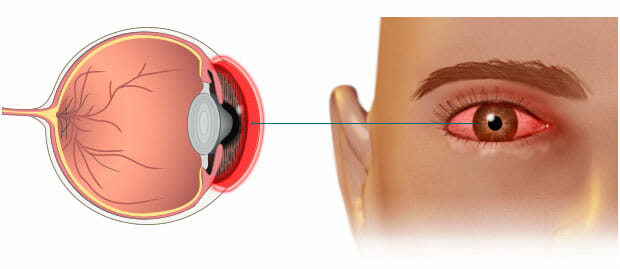
En general siempre van a aparecer los siguientes síntomas y signos:
- Pérdida de la transparencia de la córnea, que si se localiza en el eje visual, producirá pérdida de visión y deslumbramiento.
- Irritación de los nervios corneales, lo que se traducirá en la aparición de dolor y una reacción ciliar secundaria, que se expresará por la aparición de inyección ciliar, es decir, aumento de la vascularización próxima al limbo, fotofobia, contracción involuntaria de la musculatura palpebral y lagrimeo.
- Si aparecen úlceras los mismos síntomas, pero más marcados, además de las complicaciones anteriormente citadas.
En el caso de las queratitis por herpes simple se distinguen dos etapas: la primoinfección y las recurrencias.
- La primoinfección suele cursar con una queratoconjuntivitis banal, acompañado de un cuadro catarral y de las típicas vesículas herpéticas alrededor del ojo o del labio.
- Las recurrencias se caracterizan, sobre todo, por la aparición de úlceras en forma de dendrita, dolor menos intenso que en las queratitis bacterianas.
¿Cómo se diagnostica?
El diagnóstico se realiza a partir de los datos clínicos, teniendo especial importancia para el diagnóstico diferencial con conjuntivitis, la existencia de inyección ciliar. Esta se diferencia de la hiperemia conjuntival propia de las conjuntivitis, en que es más violácea, más próxima al limbo, no desaparece tras la instilación de neosionefrina y no se desplaza al mover la conjuntiva con una torunda. Por el contrario, la hiperemia conjuntival se caracteriza por ser rojiza, más externa, desaparece con la instilación de neosinefrina y se desplaza con la conjuntiva.
Para observar las lesiones producidas en la córnea, utilizamos lupas o lámparas de hendidura, así como fluoresceína, que es un colorante que tiñe los defectos del epitelio de color amarilloverdoso al iluminar con una luz azul.
Tratamiento de la queratitis
El tratamiento de la queratitis punteada superficial se realiza en función de la etiología:
- La producida por adenovirus (el tipo más frecuente de conjuntivitis viral) se resuelve espontáneamente en el plazo de tres semanas.
- La producida por exposición a luz ultravioleta se trata con ciclopléjicos, como la atropina, pomada antibiótica y oclusión durante 24 horas.
- Si la causa es el uso prolongado de lentes de contacto, se administra antibiótico y se evita ocluir el ojo, para evitar el riesgo que existe de aparición de infecciones graves.
Si la queratitis se debe a la administración de fármacos, deben suprimirse los mismos.
- El tratamiento de las úlceras corneales se basa en:
- Eliminar todo factor mecánico o tóxico que perpetúe la úlcera.
- Lucha contra la infección, tanto mediante la aplicación de antibióticos en el ojo, como vía oral o venosa.
- Uso de ciclopléjicos como la atropina, que paralizan el músculo ciliar y eliminan la respuesta ciliar asociada.
- Si las úlceras están ya cicatrizadas, con lesiones residuales que afectan a la visión, se puede realizar una queratoplastia.
Evitando la queratitis
En el caso de las infecciones, basta con mantener unas elementales normas de higiene, como evitar tocarse los ojos con las manos sucias.
Para evitar las queratitis producidas por alérgenos habrá que evitar la exposición a los mismos, si bien esto no siempre es posible conseguirlo totalmente, como en el caso de la exposición al polvo.
Cuando se usen fármacos capaces de dañar a la córnea será necesario el seguimiento por el oftalmólogo, mientras dure el tratamiento. Además, se debe evitar la exposición directa a la luz ultravioleta, mediante el uso de gafas de sol, así como no abusar del uso de lentes de contacto.
Siempre que exista la más leve afección ocular se debe acudir al médico, dada la fragilidad del ojo; sin embargo, será especialmente importante consultar en el caso de que aparezca enrojecimiento de ojo, sobre todo alrededor del limbo; dolor ocular, visión borrosa o exudado.

También te podría interesar...