Colitis isquémica

Podemos definir la colitis isquémica como una alteración del colon, causada por una interrupción brusca de aporte sanguíneo al mismo, ya sea total o parcialmente. Es la afectación isquémica más frecuente del aparato digestivo y la afección del colon más frecuente en el anciano.
El colon forma parte del intestino grueso, junto con el sigma y el recto.
Se divide anatómicamente en tres porciones:
- colon ascendente o derecho.
- colon transverso.
- colon descendente o izquierdo.
La unión entre el colon ascendente y el transverso se denomina ángulo hepático del colon y la del colon transverso con el descendente se llama ángulo esplénico.
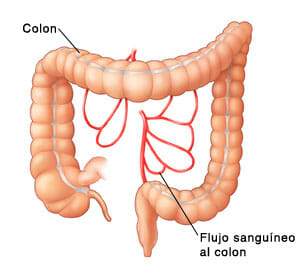
Es en el ángulo esplénico y en el colon descendente donde la colitis isquémica aparece con más frecuencia; si bien puede aparecer en cualquier localización del colon, generalmente de forma difusa.
Causas de la colitis isquémica
Esta patología afecta sobre todo a individuos mayores de 60 años, con predominio del sexo masculino.
El cuadro clínico varía según el grado de afectación de la pared del colon:
- En el caso de las colitis isquémicas que afectan sólo a mucosa y submucosa el síntoma más frecuente es el dolor abdominal en forma de retortijones y localizado en el lado izquierdo del abdomen. Además suele existir distensión abdominal, necesidad imperiosa de defecar, diarrea con sangre y fiebre. Estas lesiones suelen mejorar en poco tiempo, desapareciendo la sintomatología.
- En la colitis isquémica estenosante pueden aparecer cuadros de dolor abdominal agudo, provocados por una oclusión incompleta del colon.
- Si aparece colitis gangrenosa, la sintomatología será mucho más importante, con dolor más intenso y continuo, y abundante pérdida de sangre. Además, el paso de contenido intestinal a la cavidad abdominal producirá irritación peritoneal, que se manifestará por la aparición de abdomen rígido o en tabla, y parálisis intestinal. Suele acompañarse de una afectación importante del estado general, con tendencia a la aparición de shock.
¿Cómo se diagnostica?
El diagnóstico se basa en los datos clínicos, en la radiología y en la colonoscopia.
- En las formas segmentarias la radiografía simple de abdomen puede ser normal o poner de manifiesto una dilatación cólica. El uso de contraste puede poner de manifiesto la existencia de úlceras, que se rellenan con éste. En la colonoscopia podemos observar una mucosa pálida, debido al déficit de aporte sanguíneo a la zona afectada y la existencia de úlcera.
- En las formas estenosantes podemos comprobar la disminución del diámetro de la luz intestinal, mediante radiografía con contraste de bario o mediante colonoscopia.
- En las colitis necrosantes está contraindicado el uso de contraste y la colonoscopia, debido al riesgo de perforación. Por tanto, el diagnóstico se realiza mediante radiografía simple de abdomen o arteriografía, en la cual podemos apreciar el déficit de aporte sanguíneo a las zonas afectadas.
Tratamiento de la colitis isquémica
La mayoría de las veces el cuadro se soluciona mediante tratamiento médico, sin ser necesario realizar intervención qiurúrgica.
Éste consistirá en una buena hidratación y alimentación del paciente por vena, absteniéndonos de alimentarlo por vía oral. Además, es necesario controlar la cantidad de sangre perdida, para valorar la posibilidad de trasfundir al paciente. Es útil la administración de antibióticos para disminuir el riesgo de infección provocada por las bacterias del colon.
El tratamiento quirúrgico queda reservado para las estenosis cólicas que ocasionen problemas oclusivos y para colitis necróticas graves, en las cuales puede llegar a ser necesaria una resección total del colon.
¿Cómo evitarla?
Dado que la principal causa de colitis isquémica es la arterioesclerosis, debemos evitar todo factor que favorezca la producción de la misma, como puede ser la hipercolesterolemia, el tabaquismo o la hipertensión arterial.
Debemos sospechar la existencia de colitis isquémica en pacientes mayores de 60 años y con antecedentes de arterioesclerosis que presenten dolor abdominal en forma de retortijones, acompañado de deposiciones mezcladas con sangre.

También te podría interesar...