Asma

El asma es una enfermedad pulmonar crónica de tipo inflamatorio, que afecta a las vías aéreas (bronquios) de personas susceptibles, de manera que aquellas se estrechan fácilmente en respuesta a variados estímulos (hiperreactividad bronquial), produciendo obstrucción bronquial, generalmente reversible y de intensidad variable.
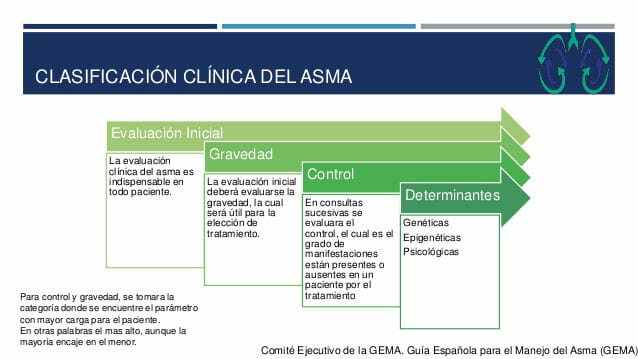
De todas las clasificaciones posbiles del asma la que tiene más interés, desde el punto de vista clínico, es la siguiente:
¿Por qué se produce?
Factores implicados en el desarrollo del asma:
- Atopía.
- Fármacos: Aspirina y otros antiinflamatorios.
- Alergenos domésticos no esteroideos (AINEs).
- Alergenos ocupacionales.
- Humo del tabaco.
- Alergenos ambientales.
- Bajo peso al nacer.
- Contaminación ambiental.
- Infecciones respiratorias por virus.
Factores desencadenantes de crisis :
- Exposición a alergenos (ácaros del polvo doméstico, epitelios de animales con pelo, pólenes, hongos, alergenos de cucarachas, sensibilizantes laborales, etc.).
- Infecciones respiratorias por virus.
- Situaciones estresantes: Esfuerzo físico, Estrés.
- Factores ambientales: Condiciones meteorológicas adversas, Contaminación ambiental.
- Fármacos, Alimentos y Aditivos.
- Tratamiento incorrecto del asma (mala técnica inhalatoria, abandono del tratamiento, tratamiento antiinflamatorio insuficiente).
Fármacos de uso frecuente capaces de provocar crisis de asma:
- Antibióticos: Penicilinas, Cefalosporinas, Tetraciclinas, Sulfamidas, Eritromicina,...
- Carbamacepina.
- Hierro (en inyección).
- Vacunas.
- Extractos alergénicos.
- AINEs (Aspirina,...).
- Beta-bloqueantes.
Síntomas del asma
Los síntomas más característicos del asma son:
- Tos.
- Sibilancias (pitidos).
- Disnea (sensación de dificultad respiratoria).
- Sensación de opresión torácica.
Pueden aparecer uno o varios de estos síntomas de modo recurrente, especialmente por la noche o en relación con el ejercicio. Su presentación suele ser variable, a veces de forma atípica, con periodos silentes.
¿Cómo se diagnostica?
Es fundamental un interrogatorio detallado, preguntando por antecedentes de procesos que hayan cursado con los siguientes síntomas: tos, sibilancias, disnea,...
También se debe preguntar por la asociación de los síntomas a los factores relacionados con el asma y por la existencia de otros procesos que pueden asociarse a esta enfermedad: rinitis, conjuntivitis, sinusitis, poliposis nasal, dermatitis atópica. Así como, por las características del entorno doméstico y laboral del paciente en busca de circunstancias desfavorables: temperatura, humedad, humo o de alergenos animales, objetos que acumulen polvo, sensibilizantes o irritantes industriales.
Finalmente, debe preguntarse al paciente sobre la limitación que los síntomas le producen en su vida diaria.
Exploración física del paciente
Es fundamental la auscultación pulmonar, que puede ser normal en periodos asintomáticos o puede presentar los pitos (sibilancias) característicos. También es muy importante la exploración cardiológica.
La exploración de piel, ojos y nariz, para descartar la presencia de otros procesos relacionados con asma: rinitis, conjuntivitis, sinusitis, etc. Una vez realizado el diagnóstico de sospecha mediante los datos clínicos obtenidos, debemos establecer el diagnóstico de confirmación, para lo que utilizaremos la exploración funcional respiratoria, cuyo fin es estudiar las características básicas del paciente asmático: la obstrucción bronquial, la reversibilidad, la variabilidad y la hiperreactividad bronquial.
La obstrucción de la vía aérea se evalúa mediante:
- La espirometría forzada, prueba que mide el volumen de una espiración efectuada con un máximo esfuerzo a partir de una inspiración máxima, hasta el volumen residual, en función del tiempo. En el paciente con sospecha de asma se debe realizar de manera sistemática, pudiendo ser normal o presentar un patrón obstructivo.
- Otra técnica muy útil para evaluar la obstrucción es la medición del flujo espiratorio máximo (FEM) con el medidor de pico-flujo.
La reversibilidad o recuperación del calibre normal de la vía respiratoria, espontáneamente o con tratamiento, se evalúa mediante:
- La prueba broncodilatadora, que consiste en repetir la espirometría 15 a 20 minutos después de haber realizado dos inhalaciones de un medicamento de acción corta.
- También se puede utilizar el valor del FEM para valorar la reversibilidad.
La hiperreactividad bronquial es la respuesta exagerada de la vía aérea a uno o varios estímulos. Para valorarla se pueden utilizar:
- Prueba de provocación bronquial con metacolina ó histamina.
- Prueba de provocación bronquial con alergenos específicos: especialmente útiles cuando hay sospecha de asma por sensibilizantes del medio laboral.
La variabilidad es la variación diaria del FEM.
Otras exploraciones complementarias
Las pruebas cutáneas, especialmente el prick test, son útiles cuando existen fundadas sospechas de la existencia de un factor desencadenante. La valoración es cualitativa (identificación de los alergenos) y semicuantitativa (identificación del grado de intensidad).
La radiografía de tórax suele ser normal en los asmáticos pero se debe realizar en la valoración inicial y para descartar otros procesos o complicaciones. En ocasiones puede ser útil una radiografía de senos craneofaciales.
Tratamiento del asma
Los fármacos habitualmente empleados en el tratamiento del asma, se pueden encuadrar en dos grupos:
Tratamiento de fondo
Se utilizan medicamentos cuyo objetivo es conseguir que la enfermedad esté controlada mediante el uso de dosis fijas ajustadas y pautadas. Los fármacos que podemos encontrar son:
Corticoides (inhalados u orales): son potentes antiinflamatorios y hoy día, en su presentación inhalada, constituyen la base del tratamiento de fondo del asma. Los corticoides orales se emplean en las agudizaciones del asma y en pacientes con asma persistente grave. El uso de los corticoides parenterales se limita a las crisis, teniendo siempre en cuenta que su acción no es inmediata.
Cromoglicato sódico y Nedocromíl (vía inhalada): son antiinflamatorios de menor potencia que los corticoides. El cromoglicato puede necesitar 4 a 6 semanas para conseguir su máximo efecto. Pueden emplearse en el asma leve persistente en los niños.
Beta2-agonistas de larga duración (vía inhalada): nunca están indicados como medicación de rescate.
Teofilinas de liberación retardada (vía oral): se consideran broncodilatadores de potencia media con un posible efecto antiinflamatorio. Su margen terapéutico es muy reducido y presentan numerosas interacciones farmacológicas.
Antileucotrienos: se trata de un nuevo grupo de fármacos para el tratamiento de fondo del asma que actúan como antiinflamatorios antagonizando los receptores de los leucotrienos. Se aconseja usarlos en el asma con intolerancia a la aspirina y en el broncospasmo inducido por ejercicio.
Inmunoterapia: sólo se recomienda su uso en casos muy especiales ya que su administración puede dar lugar a graves efectos adversos.
Tratamiento de rescate
Los medicamentos se utilizan puntualmente para controlar los síntomas del paciente, autoadministrados o administrados por personal sanitario en los casos en que el paciente consulte por sufrir una crisis. Los fármacos más empleados son:
Beta2-agonistas de corta duración (vía inhalatoria, parenteral y oral): son potentes broncodilatadores. Están indicados en cualquier tipo de asma como terapia de rescate, es decir, para el control de los síntomas cuando estos aparecen. También son de primera elección en el tratamiento de las crisis asmáticas, en la prevención del asma de esfuerzo (administración 1-5 minutos antes del ejercicio) y en la realización de la prueba broncodilatadora.
Anticolinérgicos (bromuro de ipratropio inhalado): broncodilatador de efecto menos potente y comienzo de acción más lento que los Beta2-agonistas de corta duración. Es un fármaco de rescate de segunda elección. Puede estar indicado en niños menores de dos años y en personas mayores de 65 años.
¿Cómo puedo evitar las crisis de asma?
Para evitar las crisis de asma debemos intentar seguir los siguientes pasos:
Evitar la exposición a alergenos en los pacientes sensibilizados: pólenes, ácaros del polvo doméstico, epitelios de animales, alergenos ocupacionales, etc.
Consejo antitabaco.
Ejercicio físico: debe intentarse mantener el mayor nivel de actividad física posible, según las posibilidades de cada paciente.
Evitar los fármacos que puedan desencadena crisis: fundamentalmente aspirina y otros AINEs, y los Beta-bloqueantes. Como tratamiento analgésico se pueden utilizar paracetamol, dextropropoxifeno, codeína, tramadol y derivados mórficos.

También te podría interesar...